CKD에서 뼈질환 (Ca, P, PTH)
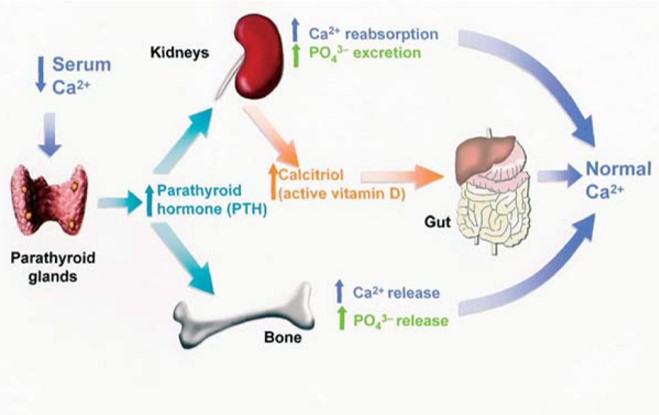
GFR (<60)감소시
1. P(인 수치) 증가 (1st) -> PTH 증가, FGF-23 증가
2. calcitriol 생산 감소 -> Ca. 감소 -> PTH 증가
* CKD환자시 : P증가, PTH증가, Ca 감소 / calcitriol 감소, FGF-23증가
FGF-23증가
- osteocyte에서 분비 : P수치 낮춤, vit D 감소
- 심장 LVH증가 (cardiovascular dz.연관있음)
- 초기 CKD에서도 증가함.
- P수치가 정상이여도 FGF-23수치가 높다면 인 제한식이 치료 필요함.
Trade-off 가설
- GFR<60 되면 -> P 증가 -> PTH가 증가하여 P을 낮추려고 한다. // CKD후기까지 P수치가 조절됨.
- nephron이 파괴되면 -> P 수치가 다시 증가하고 PTH도 증가하여 이차성 부갑성선 항진증이 된다.
CKD시 조절 (Ca, P, PTH)
1. 저인산식이
- 조기에 시작한다. (CKD 2,3부터)
- 저단백식이 (0.8g/kg/day)하면 됨.
2. 경구인결합제 (phosphate binder)
1) aluminum hydroxide : 부작용 (알루미늄독성, osteomalasia)
2) Ca 함유제제 : Ca-carbonate, Ca acetate // 부작용(혈관석회화)
3) Ca 함유(X)제제 : 레나젤(sevelamer), 포스페놀(lanthanum carbonate)-> 복통, 복강내calcification
3. VitD 유도체
- PTH을 낮추는게 목적임. -> 주로 인결합제를 사용하고도 PTH가 높을때 사용한다.
- 인수치가 높은경우에는 잘 안쓴다.
1) calcitriol // 부작용 (Ca증가, P증가)
2) paricalcitol (zemplar) -> 장점 : Ca,P 영향없이 PTH을 낮출 수있다.
4. cinacalcet
- Ca mimectics이다. (Ca은 아니지만 흉내내는 약물)
- Ca & PTH 둘다 낮출수 있다. -> Ca상승, PTH상승 일때 사용한다.
- P이 높은경우 vitD유도체 대처약으로 쓰임.
5. 부갑상선절제술
- 약물(ex. VitD유도체, cinacalcet)로도 조절안되면 고려. 최후의 보류
<적응증>
1) PTH (매우 높을때)
2) refractory Ca & P 수치
3) 뼈질환 (OFC, bone pain, Ca침착)
<부작용>
- hungry bone syndrome : 수술후 Ca & P & Ma 모두 감소
-> 특히 Ca이 많이 감소함. (입주의 감각이상, tetany)
* 약물조절 예시
Ca (감소) P(증가) PTH (정상) -> Ca 함유제제
Ca (증가) P(증가) PTH (정상) -> Ca(X) 함유제제
Ca (감소) P(감소 or 정상) PTH (증가) -> Vit D (calcitriol)
Ca (증가) P(증가 or 정상) PTH (증가) -> cinacalcet
OFC (osteitis fibrosa cystica), 낭성섬유골염
- PTH증가 -> high bone turn over ( osteoclast 증가, osteoblast 증가)
증상
- bone pain, brown tumor (부갑상선 절제술후 호전가능)
진단
1. PTH증가, Ca감소, P증가, vitD 감소
2. 골형성표지자 모두 증가 (osteoblast & osteoclast의 지표들 전부다 증가)
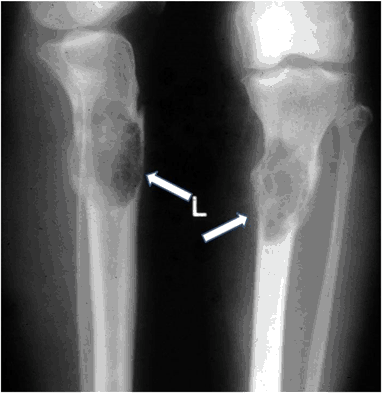
3. X-ray소견 : subperiosteal erosion (골피질 얇아짐), brown tumor (갈색종)
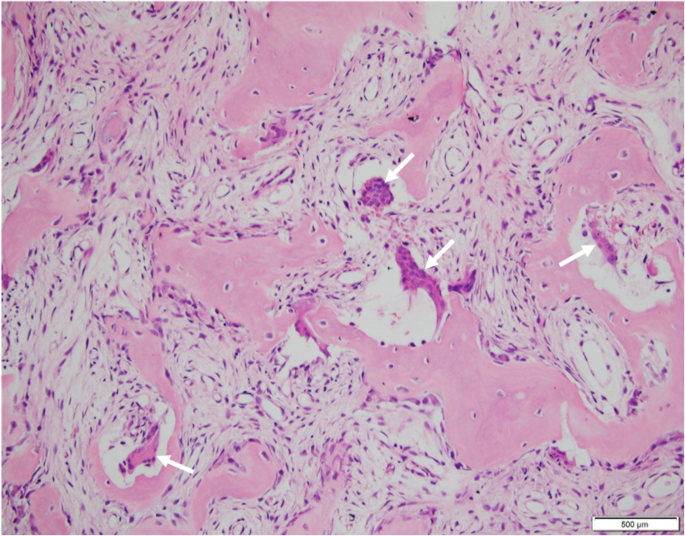
4. 뼈생검 (gold standard) : 비정상 osteoid, peritrabecular fibrosis
치료
1. 인 제한식이
2. 경구 phosphorus binding agent
3. PTH가 너무 높고 조절이 안되면 -> 부갑상선절제술
Low bone turnover dz.
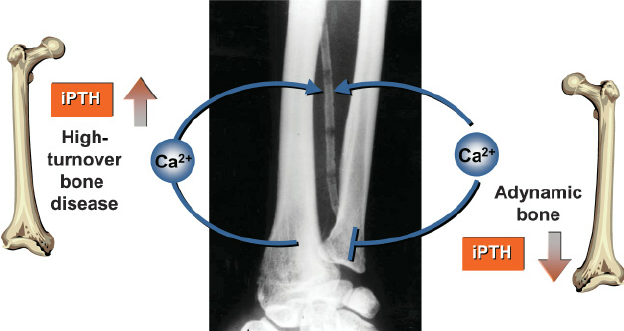
1. ABD (adynamic bone dz.)
- osteoblast & osteoclast 모두 감소 (골형성 감소)
- 골통증, 골절이 많다. 혈관석회화 연관(O)
- 주 원인 -> PTH을 너무 억제해서 발생. (PTH < 120), vitD를 너무 많이 줘서 발생.
- Ca함유제제가 Ca없는제제보다 더 잘 발생.
- 복막투석이 혈액투석보다 더 잘 발생.
- 고령, 당뇨환자인 경우 risk 증가함.
- 유골(osteoid)이 정상이나 mineralization이 안됨.
2. 골연화증 (osteomalacia)
- osteoblast 증가, osteoclast 감소 (미성숙 골혈성 증가)
- 주 원인 -> vitD 부족, aluminum 독성
- 유골 (osteoid)이 많이 생성되는데, mineralization이 안됨. -> unmineralized osteoid 많아짐.
치료>
1. 알루미늄제제 끊고, 다른 대처약 (Ca함유제제, Ca비함유제제)을 사용.
2. High flux dialysis : large surface dialyzer사용 or 투석을 오랫동안 길게 한다.
3. chelating agent (deferoxamine)
* 투석에 의한 amyloidosis
- b2-microglobulin이 제거가 안되고 -> 조직에 침착하여 발생
* calciphylaxis (저항성칼슘혈증)
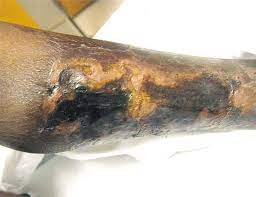
- Ca증가, P증가 -> 칼슘침착 -> 혈관석회화
- 혈관석회화로 칼슘침착으로 혈관이 막혀 피부(다리, 복부)에 ischemic necrotic patch가 생김.
- PTH수치와 상관없이 발생하나, 주로 낮을때 (low turnover, ABD) 더 잘 발생한다.
- 와파린은 금기!! (오히려 더 유발한다. )
'신장내과 질환' 카테고리의 다른 글
| CKD시 합병증(심장, 빈혈, 신경, 피부) (0) | 2024.01.09 |
|---|---|
| CKD(만성 신부전) - 특징, 증상 (2) | 2024.01.04 |
| 급성 신부전 (1) | 2023.11.09 |
| 이뇨제 정리 (2) | 2023.08.17 |
| 신장 생리학 (Renal physiology) (0) | 2023.08.16 |



